Содержание статьи:
- Причины и факторы риска
- Пути передачи
- Симптомы уреаплазмоза
- Патогенез
- Классификация заболевания
- Возможные осложнения
- Диагностика
- Лечение уреаплазмоза
- Прогноз и профилактика
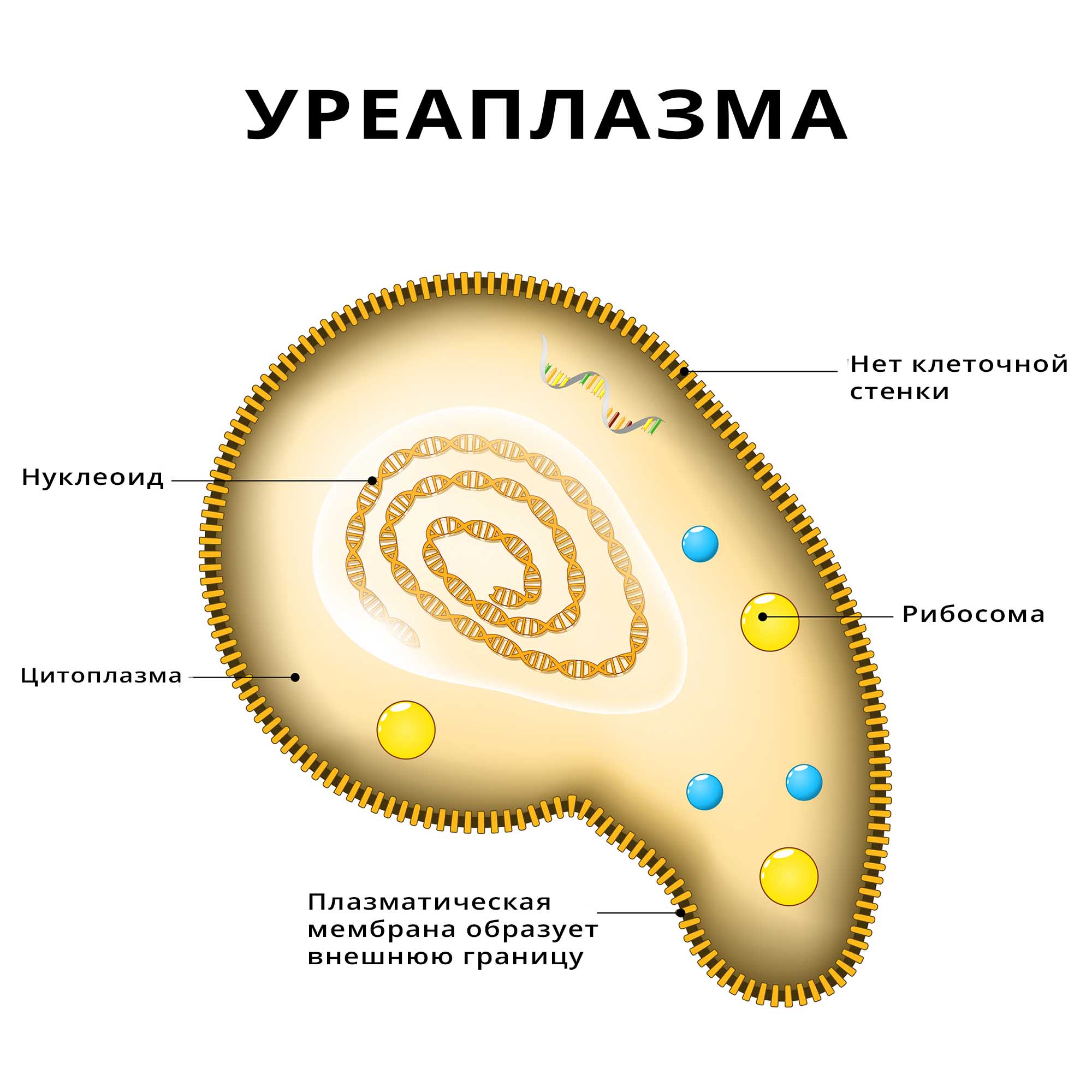
Уреаплазмоз — это инфекционное заболевание, возбудителем которого служит условно-патогенный микроорганизм Ureaplasma spp. Патология проявляется воспалением слизистых оболочек дыхательных и мочеполовых путей, но чаще всего имеет латентный характер и протекает бессимптомно. Инфекция распространена широко, уреаплазмы обнаруживаются на коже и слизистых оболочках у клинически здоровых людей всех возрастов. Чаще болеют взрослые, мужчины и женщины с примерно одинаковой частотой Источник:
Уреаплазмоз. Бакулин В.А. БИО. 2018. №10. с.20-24.
Лечение уреаплазмоза показано только при наличии клинических проявлений инфекции. Для диагностики заболевания и подбора терапии следует обращаться к дерматовенерологу, а при поражении дыхательных путей — к терапевту или пульмонологу. Лечение проводят консервативными методами, преимущественно медикаментозно.
Причины и факторы риска
Причина развития уреаплазмоза — это активизация в организме условно-патогенного возбудителя Ureaplasma spp. Выделяют два подвида микроорганизма:
- Ureaplasma urealyticum — преимущественно поражает слизистые оболочки мочеполовых путей;
- Ureaplasma parvum — чаще обнаруживается в дыхательных путях, но встречается и в органах мочеполовой системы.
Уреаплазма представляет собой разновидность микоплазменной инфекции, входит в большое семейство Mycoplasmataceae. Микроорганизм относят к бактериям, но он имеет некоторые нетипичные особенности строения. В частности, у уреаплазмы отсутствует клеточная стенка, что позволяет ей легко проникать в эритроциты, сперматозоиды, эпителиальные клетки. Эта же особенность защищает уреаплазму от действия антибиотиков, так как многие из них направлены на разрушение именно клеточной стенки бактерий. Все это создает условия для длительного пребывания уреаплазмы в организме, маскирует инфекцию от иммунной системы Источник:
Клиническое значение уреаплазм в урогенитальной патологии. Ковалык В.П., Владимирова Е.В., Рубашева Т.В., Сирмайс Н.С. Клиническая практика. 2019. №1. с.81-87.
Заражение уреаплазменной инфекцией может произойти в любом возрасте и у любого человека, но вероятность выше при наличии факторов риска:
- ослабление местного и общего иммунитета;
- сопутствующая соматическая патология, особенно эндокринные заболевания;
- наличие острой и хронической мочеполовой инфекции;
- беспорядочная половая жизнь;
- нерациональное применение антибиотиков, в том числе в виде вагинальных таблеток и кремов;
- недостаточное соблюдение интимной гигиены;
- постоянное микротравмирование слизистой оболочки половых органов;
- злоупотребление алкоголем.
Пути передачи
Распространение инфекции происходит преимущественно половым путем, при незащищенных сексуальных контактах. Женщины являются носителями уреаплазмы примерно в три раза чаще, чем мужчины. Новорожденные заражаются при прохождении через родовые пути, кроме того, возможно внутриутробное инфицирование плода. Урогенитальной формой инфекции можно заразиться достаточно легко, особенно если у человека уже есть воспалительные заболевания мочеполовых путей.
Респираторные уреаплазмы передаются воздушно-капельным путем, при чихании и кашле. При этом человек может не иметь клинических проявлений болезни в виде недомогания и повышения температуры тела. Респираторный уреаплазмоз умеренно заразен, обычно иммунная система здорового человека сразу подавляет инфекцию.
Оценить продолжительность инкубационного периода сложно, поскольку инфекция может проявлять себя далеко не сразу после проникновения в организм. Срок от первичного заражения до появления симптомов может исчисляться неделями, месяцами и даже годами.

Симптомы уреаплазмоза
Уреаплазменная инфекция характеризуется неспецифической клинической картиной. С учетом постоянного ее пребывания в организме человека могут возникать воспалительные процессы различной локализации. При этом первичное инфицирование может быть как клинически явным, так и бессимптомным. Последующее течение болезни зависит от состояния иммунной системы и наличия сопутствующей патологии.
В зависимости от локализации возбудителя в организме можно выделить две большие группы заболеваний, ассоциированных с уреаплазмой:
- респираторный уреаплазмоз — для этой группы характерны вялотекущие бронхиты и пневмонии, хронический кашель;
- урогенитальный уреаплазмоз — в эту группу входят циститы, уретриты, мочекаменная болезнь, простатит и орхит у мужчин, воспаления внутренних половых органов у женщин (вагинит, цервицит, эндометрит, сальпингоофорит).
В клинической картине уреаплазменной инфекции преобладают местные признаки воспаления. Общее самочувствие страдает редко, в основном это наблюдается у людей с выраженным иммунодефицитом и тяжелым течением уреаплазмоза. Возможны такие проявления, как недомогание, слабость, повышение температуры тела, тошнота.
У мужчин
Клинически явное первичное заражение уреаплазмой у мужчин чаще всего протекает в форме острого уретрита. Для заболевания характерны следующие симптомы:
- жжение и дискомфорт в мочеиспускательном канале;
- покраснение кожи вокруг наружного отверстия уретры;
- незначительные слизистые выделения из уретры;
- затрудненное болезненное мочеиспускание.
Уреаплазменный уретрит редко протекает как самостоятельное заболевание, чаще всего он ассоциирован с другими мочеполовыми инфекциями. Это приводит к смазанности клинической картины, так как обычно преобладают симптомы других патологий.
Носительство уреаплазменной инфекции обычно протекает бессимптомно, однако возможны эпизоды активизации возбудителя, что приводит к обострению воспалительного процесса. Исследования показывают, что у мужчин уреаплазмоз может становиться причиной простатита, орхита, везикулита и даже бесплодия.
У женщин
У женщин уреаплазменная инфекция протекает тяжелее и чаще вызывает клинически явные заболевания. При этом острое течение наблюдается реже, преобладает хроническое воспаление органов малого таза (ВЗОМТ). В эту группу заболеваний входят:
- бартолиниты, вагиниты, цервициты, эндометриты, сальпингоофориты;
- уретриты и циститы, мочекаменная болезнь.
Хроническое вялотекущее воспаление приводит к образованию спаек в малом тазу, нарушению функции эндометрия. У женщин с хронической уреаплазменной инфекцией нередко развивается вторичное бесплодие. Отрицательное влияние бактерия оказывает и на течение беременности — наблюдаются выкидыши, преждевременные роды, внутриутробное инфицирование плода.
Патогенез
Патогенез уреаплазменной инфекции включает два основных звена: наличие микроорганизма на слизистых оболочках и предрасполагающий фон в виде ослабления иммунитета. В норме уреаплазмы могут присутствовать в организме человека, но здоровая иммунная система подавляет их активность и не дает размножаться до такого количества, которое бы вызвало воспалительный процесс.
Различные факторы, ослабляющие местный и общий иммунитет, приводят к усиленному размножению уреаплазм и активизации их патогенных свойств. Микроорганизм начинает выделять различные ферменты, которые расплавляют верхний слой слизистой оболочки. Далее уреаплазма проникает вглубь тканей и становится недоступной для действия иммунных клеток. Кроме того, ферменты бактерии способны разрушать иммуноглобулин, что еще больше подавляет защитные свойства организма.
Накопление бактерий в слизистой оболочке приводит к возникновению хронического воспалительного процесса. Благодаря способности ослаблять местный иммунитет уреаплазма создает фон для проникновения других патогенных микроорганизмов. Уреаплазмоз практически всегда ассоциирован с бактериальными, вирусными и грибковыми заболеваниями.

Классификация заболевания
Классификация уреаплазменной инфекции небольшая, включает несколько форм заболевания в зависимости от особенностей течения.
По возбудителю выделяют два вида заболевания, но клинически они не имеют никаких различий:
- вызванный Ureaplasma urealyticum;
- вызванный Ureaplasma parvum.
По форме течения уреаплазмоз бывает:
- острый — продолжается более двух месяцев, характеризуется ярко выраженными симптомами;
- хронический — продолжается более двух месяцев с периодами ремиссий и обострений, имеет вялотекущий характер.
По наличию осложнений выделяют два вида инфекционного процесса:
- без осложнений — более характерно для острого течения;
- с осложнениями, которые развиваются на фоне длительно текущего воспаления.
Возможные осложнения
Осложнения уреаплазменной инфекции чаще всего обусловлены длительным ее течением и постоянным повреждением слизистых оболочек. У мужчин возникают такие заболевания, как баланопостит и хронический простатит. У женщин неблагоприятные последствия тяжелее, представлены спаечным процессом в малом тазу, бесплодием, синдромом хронической тазовой боли. Активная уреаплазменная инфекция достаточно опасна для беременных женщин, так как способна вызвать выкидыш или внутриутробное заражение плода.
Диагностика
Активное выявление уреаплазменной инфекции показано пациентам с явными клиническими симптомами. Скрининговое обследование здоровых людей нецелесообразно, так как носительство уреаплазмы не представляет опасности и не требует лечения.
Диагностика складывается из клинического опроса и осмотра, лабораторных и инструментальных методов обследования. Врач выясняет характер жалоб пациента на здоровье, собирает подробный анамнез, который может объяснить путь проникновения инфекции в организм Источник:
Уреаплазменная инфекция, современные методы диагностики и лечения. Захарова Т.Г., Искра И.П. ЗВ. 2011. №6. с.18-20. Далее доктор проводит осмотр, в ходе которого оценивает состояние наружных половых органов, выявляет признаки воспаления. Обязательный компонент осмотра — пальпация живота, которая позволяет предположить поражение тазовых органов.
Лабораторная диагностика направлена на подтверждение инфицирования и включает следующие анализы:
- бактериологическое исследование выделений из влагалища и уретры подтверждает наличие уреаплазмы;
- ПЦР-исследование мазка позволяет уточнить подвид инфекции Источник:
ПЦР и РИФ в диагностике хламидиоза и уреаплазмоза. Скатин М.А. БМИК. 2020. №10. с.275.
Окончательный диагноз уреаплазмоза врач выставляет при наличии признаков воспаления мочеполовых органов, положительном результате микробиологического анализа.
Инструментальная диагностика требуется при подозрении на развитие осложнений — ультразвуковое исследование органов малого таза, компьютерная или магнитно-резонансная томография.
Лечение уреаплазмоза

Активное лечение инфекции показано только в случае явных клинических симптомов. В остальных ситуациях применение антибактериальной терапии нецелесообразно и может даже принести вред.
Для элиминации (уничтожения) уреаплазмы используют антибиотики из группы фторхинолонов и тетрациклинов. Назначают их в виде таблеток, курс приема составляет 10-14 дней. Из-за особенностей строения бактерию практически невозможно уничтожить полностью, поэтому основной целью лечения служит устранение клинических проявлений болезни. По этой же причине не требуется назначать антибактериальную терапию здоровому партнеру Источник:
Лабораторная диагностика и терапия кандидозов, микоплазмозов и уреаплазмозов. Вершинина М.А. Человек и медицина XXI века: традиции, инновации и приоритеты российской науки. Сборник тезисов докладов 74-й итоговой конференции СНО. 2006. с.70-71.
Важное значение в лечении имеет восстановление нормального местного и общего иммунитета. Для этого пациенту назначают немедикаментозные способы коррекции образа жизни (отказ от вредных привычек, соблюдение гигиены, ограничение половых контактов), а также иммуномодуляторы в зависимости от состояния иммунной системы.
Прогноз и профилактика
Прогноз при уреаплазмозе благоприятный в случае своевременного обращения за медицинской помощью и проведения курса лечения. При отсутствии адекватной терапии у пациента развиваются различные осложнения, которые в целом не угрожают жизни, но могут стать необратимыми и нарушить репродуктивную способность.
Профилактика заключается в соблюдении правил гигиены, адекватном половом поведении, отказе от вредных привычек. Важно своевременно лечить соматические патологии, которые могут спровоцировать активизацию уреаплазмы.

Источники:
- Уреаплазмоз. Бакулин В.А. БИО. 2018. №10. с.20-24
- ПЦР и РИФ в диагностике хламидиоза и уреаплазмоза. Скатин М.А. БМИК. 2020. №10. с.275
- Лабораторная диагностика и терапия кандидозов, микоплазмозов и уреаплазмозов. Вершинина М.А. Человек и медицина XXI века: традиции, инновации и приоритеты российской науки. Сборник тезисов докладов 74-й итоговой конференции СНО. 2006. с.70-71
- Клиническое значение уреаплазм в урогенитальной патологии. Ковалык В.П., Владимирова Е.В., Рубашева Т.В., Сирмайс Н.С. Клиническая практика. 2019. №1. с.81-87
- Уреаплазменная инфекция, современные методы диагностики и лечения. Захарова Т.Г., Искра И.П. ЗВ. 2011. №6. с.18-20





























 17717
17717