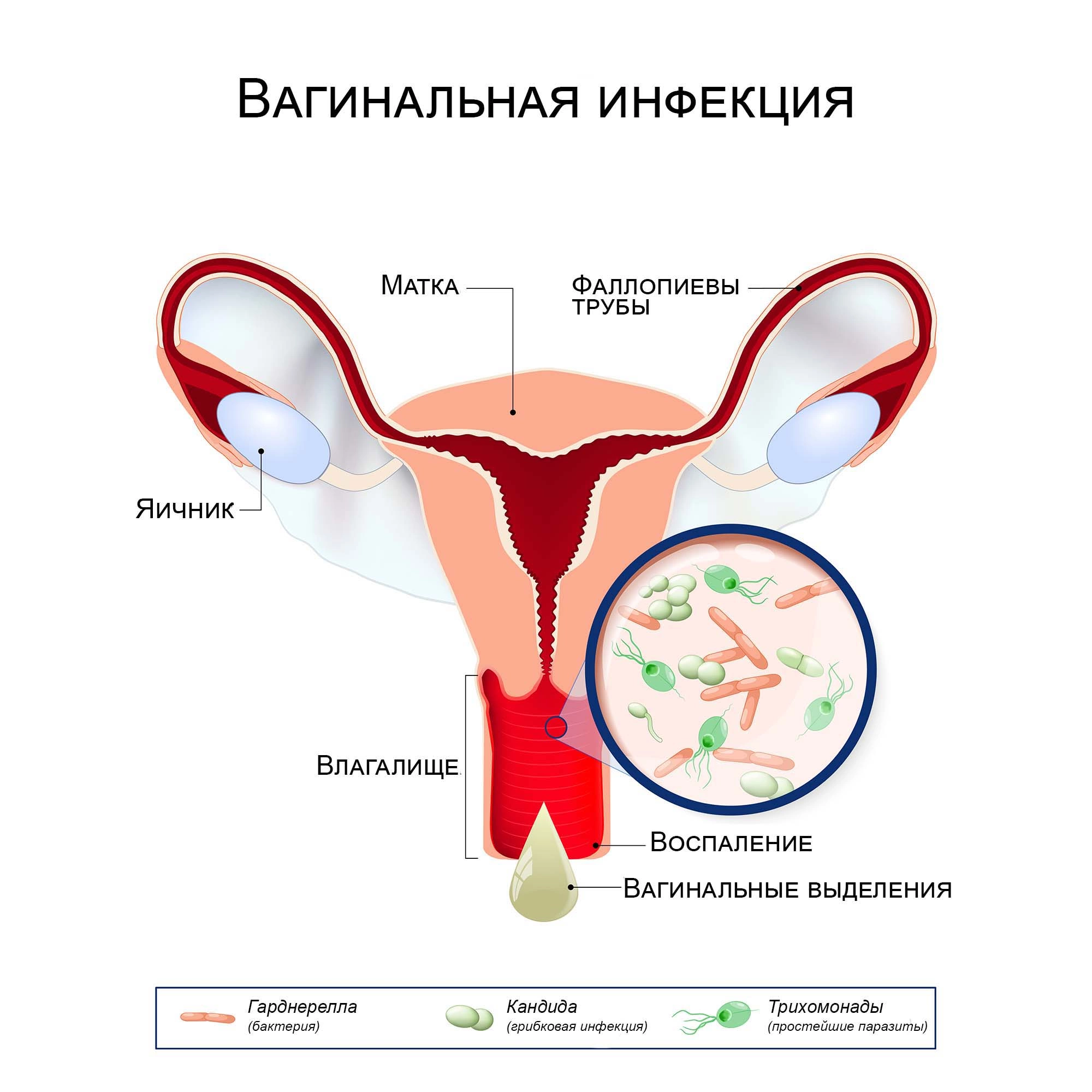
Вульвит — это заболевание, характеризующееся воспалением слизистой оболочки наружных женских половых органов — вульвы. Как самостоятельная патология вульвит встречается крайне редко, обычно только в детском возрасте Источник:
Распространенность и структура вульвитов и вульвовагинитов у девочек с заболеваниями органов мочевыделительной системы. Ахметова М.Ю., Баряева О.Е., Флоренсов В.В., Козлова С.В. Репродуктивное здоровье детей и подростков. 2019. №4. с.6-16. В большинстве случаев он сочетается с воспалением влагалища — вагинитом. Воспалительный процесс в вульве и влагалище называется вульвовагинитом. При несвоевременном выявлении и отсутствии лечения болезнь переходит в хроническую форму и вызывает тяжелые последствия, в числе которых бесплодие и малигнизация — развитие злокачественной опухоли.
Причины
Все причины развития вульвовагинита можно разделить не шесть больших групп:
- Физические. Это перегрев или переохлаждение тканей, чрезмерная влажность, ионизирующее излучение.
- Гигиенические. Несоблюдение регулярной интимной гигиены, несвоевременная замена прокладок и тампонов.
- Химические. Это прием лекарственных препаратов без врачебного назначения и использование гигиенических средств с агрессивными химикатами.
- Механические. Спровоцировать воспаление может ношение тесного и/или синтетического нижнего белья, травмы гениталий, неаккуратное бритье, натирание кожи прокладкой и инородные предметы во влагалище.
- Инфекционные. Вульвовагинит часто развивается на фоне дисбаланса микрофлоры и инфекций, передающихся половым путем. Микрофлора влагалища на 95% состоит из бифидобактерий, синтезирующих молочную кислоту. Остальные 5% — это условно-патогенные микроорганизмы, которые при воздействии неблагоприятных факторов могут спровоцировать развитие болезни. Таким фактором может стать гормональный дисбаланс, остро протекающая инфекция, иммунодефицит и прием антибиотиков.
- Биологические. Возбудителем вульвита могут быть грибки, микоплазмы, гонококки, хламидии и трихомонады.
Симптомы
У женщин и у девочек заболевание протекает со схожей клинической картиной. Источник:
Диагностика и лечение вульвовагинитов у девочек. Косых С.Л., Мозес В.Г. МиД. 2012. №4. с.3-6 При остром течении болезни возникают следующие симптомы вульвовагинита:
- постоянный зуд и жжение в области гениталий;
- болезненные ощущения усиливаются при ходьбе, в сидячем положении, во время мочеиспускания и полового контакта;
- лейкорея — нетипичные влагалищные выделения: водянистые, молочные, белые, желтые и т.п.;
- покраснение кожи в области гениталий;
- гипертермия в области воспаления;
- отек, покраснение слизистой оболочки;
- микротрещины на вульве;
- неприятный запах из половых путей;
- общее недомогание, повышение температуры тела;
- язвы и расчесы — следствие жжения и зуда.
При появлении хотя бы одного из описанных выше симптомов необходимо немедленно записаться на прием к врачу. Взрослым женщинам понадобится консультация гинеколога. У детей и подростков обследованием половых органов занимается детский гинеколог.
При несвоевременной диагностике и лечении вульвовагинит переходит в хроническую форму. В таком случае заболевание протекает с чередованием фазы ремиссии и обострения. В первом случае клинические симптомы болезни выражены слабо или практически отсутствуют, а во время обострения симптоматика нарастает и становится ярко выраженной.

Классификация
По клинической картине вульвит и вагинит делится на следующие виды:
- острый — длится до 1 месяца;
- подострый — длится до 3 месяцев;
- хронический — длится 3 и более месяцев.
В зависимости от причины развития вульвовагинит классифицируется на:
- Первичный инфекционный. Возникает из-за воздействия патогенных микроорганизмов и вирусов. Он бывает:
- специфическим, вызванным инфекциями, передающимися половым путем;
- неспецифическим, вызванным инфекцией и активацией условно-патогенных микроорганизмов.
- Первичный неинфекционный. Возникает на фоне разных патологий или неблагоприятных факторов:
- хронических воспалений ЛОР-органов, респираторной и мочеполовой системы, дисбактериоза кишечника;
- аллергии;
- эндокринных патологий, гормонального дисбаланса;
- дисфункции яичников;
- травмы, ожога половых органов;
- глистной инвазии.
Осложнения
Несвоевременное обращение к гинекологу и позднее начало терапии может привести к следующим негативным последствиям:
- переход в хроническую форму;
- распространение воспалительного процесса на соседние структуры: метроэндометрит, параметрит, цервицит;
- бесплодие, невынашивание ребенка;
- высокий риск преждевременных родов;
- образование свищей;
- сращение малых половых губ;
- высокий риск появления заболеваний, передающиеся половым путем;
- развитие предраковых состояний;
- крауроз вульвы — кожа и слизистая оболочка приобретает грубую плотную структуру, формируются трещины;
- распространение воспаления на мочевыделительную систему: уретрит, цистит;
- малигнизация — перерождение тканей в злокачественную опухоль.

Диагностика
Для подтверждения диагноза пациентке назначается комплексное диагностическое обследование. Диагностика включает:
- Опрос. Врач уточняет наличие жалоб, особенности и время их возникновения, изучает медицинские документы и результаты проведенных исследований. Гинеколог обязательно уточнит, что предшествовало появлению патологических симптомов: незащищенный половой контакт с непроверенным партнером, травма половых органов, перенесенная инфекция или что-то другое.
- Осмотр на гинекологическом кресле. Врач визуально оценит состояние наружных половых органов. При осмотре отмечается покраснение и припухлость кожи, болезненность при надавливании. Также возможно выявление белого налета и неприятного запаха. На коже могут появиться язвы и следы расчесов. Для изучения влагалища и шейки матки гинеколог использует влагалищные зеркала.
- Микроскопия мазка. В ходе процедуры берут образец биоматериала и отправляют его в лабораторию для микроскопического исследования. С его помощью удается выявить лабораторные признаки воспалительного процесса. Источник:
Новые подходы диагностики и лечения вульвовагинита у женщин. Кузьмин В.Н. МС. 2010. №3-4. с.27-31 - Бактериологический посев. Процедура проводится для оценки состояния микрофлоры. Полученный биоматериал помещают в специальную питательную среду, где он «обрастает» определенными микроорганизмами. Это позволяет определить этиологию заболевания — бактериальную, грибковую. Источник:
Вульвовагиниты смешанной этиологии и реальная клиническая практика. Прилепская В.Н., Абакарова П.Р., Донников А.Е. Гинекология. 2020. №4. с.82-87 - Общий и биохимический анализ крови. Позволяет подтвердить наличие воспаления в организме и оценить функционирование других систем.
- Анализ мочи. Проводится для оценки состояния мочевыделительных органов, так как воспалительный процесс часто распространяется на уретру и мочевой пузырь.
- ПЦР. Назначается для выявления возбудителя болезни.
- УЗИ органов малого таза. Назначается для оценки состояния внутренних органов.
- Видеокольпоскопия. Процедура предполагает исследование слизистой оболочки шейки матки с помощью специального микроскопа, который в режиме реального времени передает изображение на экран.
При наличии индивидуальных показаний, в том числе подозрений на онкологический процесс, пациентке назначат вульвоскопию и биопсию тканей.
Лечение
Врач выбирает тактику лечения вульвита строго в индивидуальном порядке. Терапия напрямую зависит от этиологии болезни, текущих клинических симптомов и наличия осложнений. Источник:
Клинико-морфологические принципы лечения хронических вульвитов. Кулинич С.И., Реуцкая М.А., Покиньчереда Т.В., Ежова И.В. Acta Biomedica Scientifica. 2013. с.42-48 В зависимости от возбудителя вульвовагинита этиотропная терапия предполагает прием одного из следующих лекарственных препаратов:
- антибиотики;
- противовирусные средства;
- противогрибковые средства.
Также назначаются иммуномодуляторы и витаминные комплексы, а при аллергии — антигистаминные препараты. В некоторых случаях применяются гормональные препараты: местное введение эстрогенов и заместительная гормональная терапия.
Местная терапия включает:
- обработку наружных половых органов антисептическими средствами;
- вагинальные свечи и спреи для восстановления нормальной микрофлоры;
- кремы с противовоспалительным и анестезирующим действием.
Общие рекомендации по лечению:
- половой покой — воздержание от половых контактов на весь период лечения;
- обязательное лечение полового партнера при диагностировании специфического вульвовагинита;
- поддержание ежедневной гигиены с использованием антисептиков.

Профилактика
Предотвратить развитие вульвита и вагинита помогает:
- регулярная, качественная гигиена тела и половых органов;
- использование средств для интимной гигиены, в составе которых отсутствуют агрессивные химические вещества;
- регулярная смена гигиенических прокладок и тампонов;
- ношение хлопкового и свободного нижнего белья;
- использование барьерных средств контрацепции, особенно с малознакомым партнером;
- правильное, рациональное питание;
- отказ от вредных привычек;
- минимизация переохлаждения;
- своевременное лечение заболеваний, отказ от самолечения;
- прием лекарственных препаратов, особенно антибиотиков, строго по врачебному назначению;
- посещение гинеколога не реже одного раза в год.
Источники статьи:
- Диагностика и лечение вульвовагинитов у девочек. Косых С.Л., Мозес В.Г. МиД. 2012. №4. с.3-6
- Вульвовагиниты смешанной этиологии и реальная клиническая практика. Прилепская В.Н., Абакарова П.Р., Донников А.Е. Гинекология. 2020. №4. с.82-87
- Новые подходы диагностики и лечения вульвовагинита у женщин. Кузьмин В.Н. МС. 2010. №3-4. с.27-31
- Клинико-морфологические принципы лечения хронических вульвитов. Кулинич С.И., Реуцкая М.А., Покиньчереда Т.В., Ежова И.В. Acta Biomedica Scientifica. 2013. с.42-48
- Распространенность и структура вульвитов и вульвовагинитов у девочек с заболеваниями органов мочевыделительной системы. Ахметова М.Ю., Баряева О.Е., Флоренсов В.В., Козлова С.В. Репродуктивное здоровье детей и подростков. 2019. №4. с.6-16



































 27363
27363