Содержание статьи:
- Причины возникновения
- Патогенез
- Классификация заболевания
- Симптомы плеврита
- Возможные осложнения
- Диагностика
- Лечение плеврита
- Прогноз и профилак тика

Плеврит — это патологическое состояние, при котором развивается воспаление в плевре, покрывающей легкие и внутреннюю поверхность стенок грудной клетки. Заболевание проявляется болями в груди, кашлем, затруднением дыхания. Воспаление плевры чаще всего возникает как вторичное проявление разнообразных патологий сердца, легких и других органов. По данным медицинской статистики, плевритами болеют около 10 % людей, обращающихся к врачам терапевтических специальностей. Патология более характерна для мужчин среднего и пожилого возраста, а среди детей встречается крайне редко.
Для диагностики и лечения плеврита нужно прежде всего обращаться к терапевту. В дальнейшем с человеком могут работать врачи разных специальностей — хирурги, пульмонологи, инфекционисты, онкологи.
Причины возникновения
Плеврит крайне редко развивается первично, как самостоятельное заболевание. В большинстве случаев воспаление плевры носит вторичный характер, то есть представляет собой проявление других патологий — инфекции, онкологические и аутоиммунные болезни. Все причины возникновения плеврита можно разделить на две большие группы: инфекционные и неинфекционные.
Инфекционные плевриты вызваны различными патогенными микроорганизмами:
- бактерии — специфические (микобактерия туберкулеза) и неспецифические (стафилококки, стрептококки);
- вирусы — герпетической группы, вирус гриппа;
- грибки — чаще всего кандида;
- простейшие и гельминты — амебы, дирофилярии, эхинококки.
Неинфекционные воспаления плевры встречаются гораздо чаще, к ним относят:
- онкологические процессы, сопровождающиеся проникновением раковых клеток в плевральные листки;
- системные аутоиммунные патологии, приводящие к уплотнению и воспалению соединительной ткани (красная волчанка, склеродермия);
- синдром Дресслера, развивающийся у людей, перенесших инфаркт;
- васкулиты (воспаление кровеносных сосудов) различного происхождения;
- заболевания легких (пневмония, фиброз, саркоидоз);
- разрыв пищевода в результате травмы или на фоне алкогольного повреждения;
- разрыв поддиафрагмального абсцесса брюшной полости;
- механические повреждения плевры (ножевые ранения, разрывы);
- побочные эффекты облучения и химиотерапии;
- осложнения при некоторых диагностических и лечебных манипуляциях (плевральная пункция).
У изначально здоровых людей воспаление плевры возникает редко, причиной обычно служат разнообразные травмы грудной клетки. Вторичный плеврит чаще развивается при наличии факторов риска, к наиболее распространенным из них относят: снижение иммунитета, очаги хронической инфекции в организме, сахарный диабет, пожилой возраст.
Воспаление плевры — это незаразное заболевание, оно не передается от человека к человеку, больные не опасны для окружающих. Однако заразными могут быть те инфекционные патологии, которые стали причиной плеврита.
Патогенез
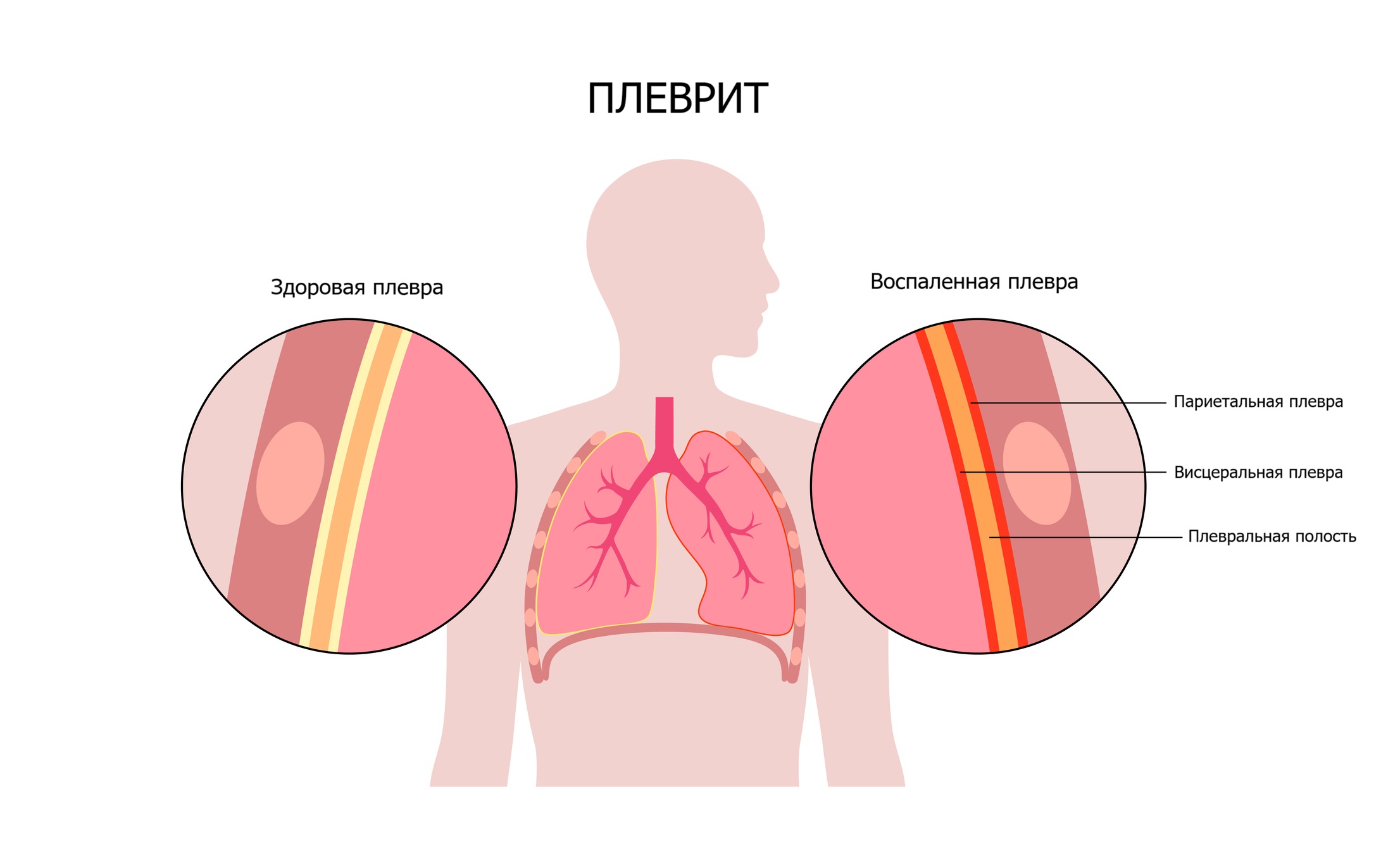
Плевра — это оболочка из соединительной ткани, которая покрывает легкие со всех сторон, а также выстилает изнутри стенки грудной клетки. Тот листок плевры, который обволакивает легкие, называется висцеральным, а тот, который прилежит к ребрам и диафрагме, — париетальным. Между висцеральным и париетальным листками есть узкое пространство, называемое плевральной полостью. Она замкнута со всех сторон и герметична, что обеспечивает формирование в ней отрицательного давления при вдохе. В плевральной полости есть небольшое количество жидкости, которая необходима для хорошего скольжения легких при дыхании. Плевра выполняет также защитную функцию, оберегает легкие от повреждений и воспалений.
Под влиянием различных причин в плевральных листках может возникать воспалительный процесс. При этом плевра отекает, а избыточное количество жидкости выходит между ее листками, что затрудняет расправление легких. Иногда возможен и другой вариант воспаления, когда на плевральных листках оседает белок фибрин. В результате они утолщаются и перестают хорошо скользить вдоль друг друга при дыхании.
Патогенез плеврита имеет ряд нюансов в зависимости от причины воспалительного процесса.
- Инфекционный. Микроорганизм может проникать в плевральную полость разными путями: через кровь и лимфу, из воспалительных очагов в легких, из внешней среды при ранении грудной клетки. Возбудители инфекции оседают на плевральных листках, размножаются и повреждают их, в результате чего возникает воспаление. Повреждение сосудов приводит к образованию выпота, который скапливается в плевральной полости. Если воспалительной жидкости немного, часть ее утилизируется лимфатическими сосудами, но на плевре остаются отложения белка фибрина.
- Неинфекционный. Возникает в результате раздражения плевры различными веществами — излившаяся при травме кровь, частички злокачественной опухоли, химические соединения, токсины. В дальнейшем патологический процесс идет так же, как при инфекционном воспалении, однако чаще наблюдается экссудативный плеврит с выпотом.
В зависимости от характера патологического процесса в плевральной полости выделяют несколько форм заболевания:
- гидроторакс представляет собой скопление невоспалительной жидкости, возникает в результате травмы или нарушения кровообращения либо лимфооттока;
- экссудативный плеврит сопровождается скоплением воспалительной жидкости;
- пиоторакс (эмпиема плевры) представляет собой образование гнойников на плевральных листках и скопление гноя в полости;
- хилоторакс образуется в результате скопления в плевральной полости лимфы;
- фибринозный плеврит и самая тяжелая его форма, панцирное легкое, образуются в результате оседания воспалительного белка (фибрин) на плевральных листках Источник:
Изменение лабораторных показателей при остром, подостром и хроническом плевритах лабораторные показатели при плевритах. Русецкая М.О. Вестник Витебского государственного медицинского университета том 10, №4, 2011. с.86-89.
Классификация заболевания
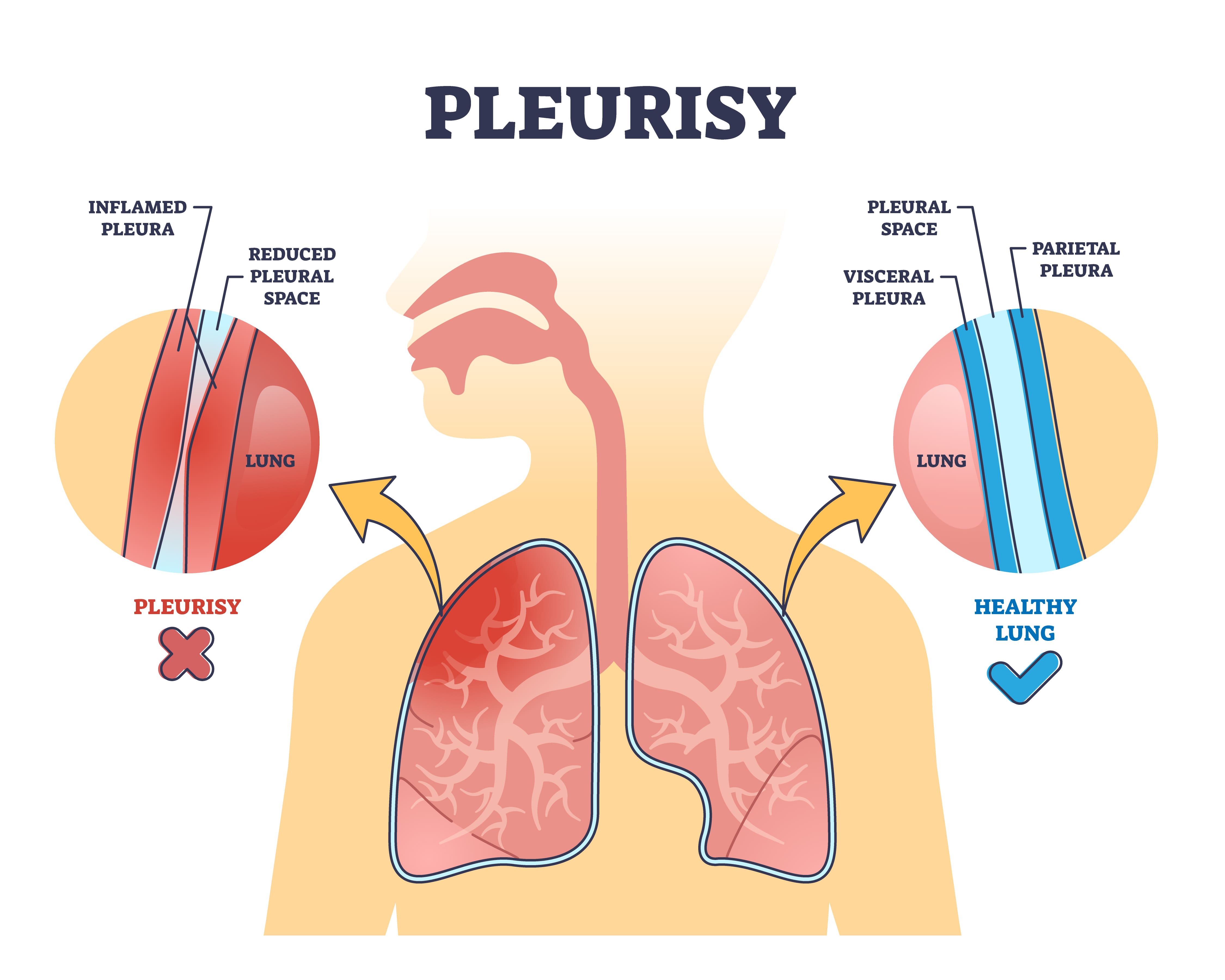
В пульмонологии существует множество видов плеврита, что обусловлено большим количеством причин его возникновения. Классификация заболевания основана на этиологии (происхождение), патогенетических и клинических особенностях болезни.
По характеру и наличию выпота плеврит бывает двух типов:
- экссудативный — сопровождается скоплением воспалительной жидкости в плевральной полости;
- сухой (фибринозный) — характеризуется отложением белка фибрина на воспаленных листках плевры.
По локализации выпота выделяют два вида заболевания:
- диффузный плеврит (генерализованный) — жидкость скапливается во всей плевральной полости;
- ограниченный плеврит, или осумкованный — жидкость скапливается в отдельных участках плевральной полости, отделенных естественными изгибами плевры или спайками.
По расположению воспалительного процесса плеврит может быть:
- односторонний — слева или справа;
- двусторонний — поражение плевры с обеих сторон.
По течению плеврит бывает:
- острый — воспалительный процесс полностью заканчивается в срок до 4 недель;
- подострый — воспаление вялотекущее, продолжается 3-4 месяца;
- хронический — признаки воспаления плевры сохраняются более полугода.
По причине развития плевриты бывают:
- инфекционные — вызваны разнообразной патогенной микрофлорой (вирусы, бактерии, грибки, простейшие);
- неинфекционные — возникают на фоне травм, отравлений, онкологических заболеваний;
- идиопатические — с неустановленной причиной возникновения.
В развитии заболевания выделяют три стадии:
- экссудативная — накопление воспалительной жидкости в плевральной полости;
- фибринозно-гнойная — оседание фибрина и гноя на листках плевры;
- организующая — постепенное ослабевание воспалительного процесса, исчезновение экссудата, образование спаек.

Симптомы плеврита
Клиническая картина плеврита обусловлена раздражением нервных окончаний при отеке и воспалении, сдавлением легких, скоплением жидкости в плевральной полости. Симптомы заболевания различаются в зависимости от его формы (сухой или экссудативный плеврит), есть и общие проявления. Вне зависимости от типа воспаления человек будет жаловаться на боль в груди, затрудненное дыхание, кашель и общее недомогание Источник:
Трудности дифференциальной диагностики плеврита. Клинический пример. Шамсутдинова Н.Г., Дьякова Е.В., Ильинский В.И., Мингазова Л.И., Спиридонова Н.С. Практическая медицина № 4(89), том 2, 2015. с.171-173.
Существуют также внешние признаки, указывающие на воспаление плевры. Ограничение движения легких в грудной клетке приводит к тому, что человек дышит часто и неглубоко. Недостаток кислорода приводит к появлению бледности кожи, которая затем переходит в синюшность. Воспаление плевры вызывает ограничение подвижности грудной клетки и выбухание межреберных промежутков с одной или обеих сторон.
Также следует помнить о проявлениях основного заболевания, которые могут маскировать признаки плеврита, или наоборот, скрываться за ними.
Сухой
Симптомы сухого плеврита в большей степени обусловлены утолщением листков плевры, нарушением их скольжения относительно друг друга, и в меньшей степени — ограничением подвижности легких. Клиническая картина заболевания складывается из следующих признаков:
- интенсивные колющие боли в груди, которые усиливаются при смене положения тела, физической нагрузке, глубоком дыхании;
- вынужденное положение, которое принимает человек, чтобы облегчить боли;
- поверхностное частое дыхание;
- слабость, недомогание, повышение температуры тела;
- если воспалена плевра, покрывающая диафрагму, у человека возникает икота и вздутие живота.
При выслушивании грудной клетки врач отмечает отчетливый шум трения плевры, дыхание обычно ослаблено. Движения ребер на стороне поражения ограничены — отставание половины грудной клетки при дыхании.
Экссудативный
При экссудативном, или выпотном, плеврите клиническая картина обусловлена накоплением жидкости в плевральной полости. Для заболевания характерны следующие симптомы Источник:
Экссудативные плевриты неясного генеза. Мамедбеков Э.Н., Байрамов Б.И., Керимов Р.Б. Биомедицина №4 (Баку), 2016.:
- тупая, распирающая боль в грудной клетке;
- заметное отставание половины груди при дыхании;
- выбухание межреберных промежутков;
- выраженная одышка, сначала при нагрузке, а затем и в покое;
- кашель;
- бледность или синюшность кожи;
- слабость, повышение температуры тела;
- при значительном накоплении жидкости происходит поджатие легких и смещение сердца, что ведет к развитию дыхательной недостаточности, тахикардии, гипотонии.
Некоторые формы экссудативного плеврита имеют свои отличительные особенности. Например, при наличии опухоли в легких или бронхах жидкость быстро скапливается в плевральной полости, сдавливает внутригрудные сосуды, вызывает сильную одышку, отеки верхней половины туловища.

Возможные осложнения
Вероятность возникновения осложнений при плеврите зависит от происхождения болезни и фонового состояния организма пациента. Высокий риск осложненного течения наблюдается у людей с иммунодефицитами, онкопатологиями, сахарным диабетом, истощением.
К неблагоприятным исходам плеврита относят:
- образование спаек между висцеральным и париетальным листками плевры, которые ограничивают подвижность легких;
- полное сращение плевральных листков на определенном участке, также приводит к ограничению подвижности легких;
- образование кальцинатов (отложения солей кальция) в листках плевры с последующим формированием панцирного легкого;
- длительное сохранение экссудата в плевральной полости, что приводит к формированию дыхательной недостаточности;
- ателектаз, или уплотнение легочной ткани, приводящее к выключению этого участка из функции дыхания;
- образование гнойных полостей в легких и бронхах;
- сдавление сердца и пищевода при значительном объеме воспалительной жидкости в плевральной полости.
В итоге практически все случаи осложненного плеврита приводят к формированию дыхательной недостаточности.
Диагностика
Диагностикой плеврита занимаются врачи разных специальностей, это зависит от причины заболевания, имеющейся хронической патологии. При появлении одышки и боли в груди первоначально следует обращаться к терапевту, который проведет обследование и направит пациента к профильному специалисту.
При опросе и осмотре врач собирает анамнез жизни человека, выясняет вероятные причины воспаления плевры, определяет характерные признаки болезни. Лабораторная диагностика позволяет оценить состояние организма, выявить ряд возможных причин болезни. Врач назначает:
- общеклинические анализы крови и мочи;
- биохимический анализ крови;
- определение различных онкомаркеров;
- общий и микробиологический анализы мокроты;
- микроскопическое и бактериологическое исследование жидкости, полученной при плевральной пункции.
Инструментальные методы диагностики помогают точно определить локализацию воспалительного процесса, объем жидкости в плевральной полости:
- рентгеновское исследование грудной клетки;
- ультразвуковое исследование плевральной полости Источник:
Совершенствование ультразвукового исследования в диагностике плевритов различной этиологии. Жестовская С.И., Шинкаренко Е.В., Евдокимова Е.Ю. Вестник рентгенологии и радиологии №2, 2011. с.24-28; - бронхоскопия;
- компьютерная или магнитно-резонансная томография.
В ряде случаев для уточнения диагноза требуется биопсия плевры с последующим гистологическим исследованием полученных тканей.
Лечение плеврита

Единой тактики лечения плеврита нет, что связано с большим разнообразием причин заболевания. Устранить воспалительный процесс в плевральной полости можно с помощью хирургических и консервативных методов. Консервативное лечение, в свою очередь, подразделяется на этиотропное, патогенетическое и симптоматическое.
Этиотропная терапия плеврита наиболее эффективна, так как она позволяет устранить причину заболевания. Однако провести ее можно не во всех случаях — иногда этиология воспаления, а иногда причинное заболевание относится к неизлечимым (например, системная склеродермия). Наиболее часто этиотропное лечение проводят при инфекционных плевритах, в зависимости от вида возбудителя врач назначает антибиотики, противовирусные, противогрибковые и противопротозойные средства.
К этиотропному лечению также относят некоторые виды хирургических вмешательств. Например, если причиной воспаления плевры стала травма грудной клетки, врач восстанавливает целостность костей, мышц и кожи. Если заболевание возникло под влиянием злокачественной опухоли, хирург может удалить ее.
Патогенетическое лечение подразумевает воздействие на механизм возникновения воспалительного процесса. Врач может назначить противовоспалительные средства, физиопроцедуры, введение фибринолитиков в плевральную полость. Хирургический вариант такого лечения — плевродез. В ходе операции врач иссекает спайки между висцеральным и париетальным листками плевры, что позволяет восстановить подвижность легких.
Симптоматическое лечение направлено на устранение клинических проявлений болезни, которые ухудшают качество жизни человека. В случае плеврита такой вариант терапии практически не эффективен, так как без воздействия на причину и патогенез воспаления убрать симптомы нельзя Источник:
Оценка хирургического лечения пациентов со злокачественным плевральным выпотом. Лазарев С.М., Решетов А.В., Какышева О. Е., Николаев Г.В., Кириллов Ю.В., Волгин Г.Н. Вестник хирургии имени И. И. Грекова том 172, №3, 2013. с.32-38.

Прогноз и профилактика
В большинстве случаев прогноз для выздоровления и жизни при плеврите благоприятный, немаловажное значение для этого имеет своевременное обращение к врачу и строгое соблюдение назначений. Относительно неблагоприятным прогнозом обладают гнойные воспаления плевры, которые практически всегда сопровождаются образованием спаек. Крайне негативное течение наблюдается при туберкулезных и онкологических плевритах.
Профилактика возникновения плеврита неспецифическая, направлена на устранение различных факторов риска и включает следующие рекомендации:
- поддержание хорошего иммунитета;
- своевременное лечение острых заболеваний, в том числе инфекционных;
- коррекция хронической патологии;
- предотвращение травм грудной клетки;
- строгое соблюдение рекомендаций врача в периоде реабилитации после тяжелой пневмонии, операций на грудной клетке.
После перенесенного плеврита человек находится на диспансерном учете у терапевта в течение двух лет, дважды в год проходит обследование.
Источники:
- Совершенствование ультразвукового исследования в диагностике плевритов различной этиологии. Жестовская С.И., Шинкаренко Е.В., Евдокимова Е.Ю. Вестник рентгенологии и радиологии №2, 2011. с.24-28
- Изменение лабораторных показателей при остром, подостром и хроническом плевритах лабораторные показатели при плевритах. Русецкая М.О. Вестник Витебского государственного медицинского университета том 10, №4, 2011. с.86-89
- Трудности дифференциальной диагностики плеврита. Клинический пример. Шамсутдинова Н.Г., Дьякова Е.В., Ильинский В.И., Мингазова Л.И., Спиридонова Н.С. Практическая медицина № 4(89), том 2, 2015. с.171-173
- Оценка хирургического лечения пациентов со злокачественным плевральным выпотом. Лазарев С.М., Решетов А.В., Какышева О. Е., Николаев Г.В., Кириллов Ю.В., Волгин Г.Н. Вестник хирургии имени И. И. Грекова том 172, №3, 2013. с.32-38
- Экссудативные плевриты неясного генеза. Мамедбеков Э.Н., Байрамов Б.И., Керимов Р.Б. Биомедицина №4 (Баку), 2016.














 56683
56683